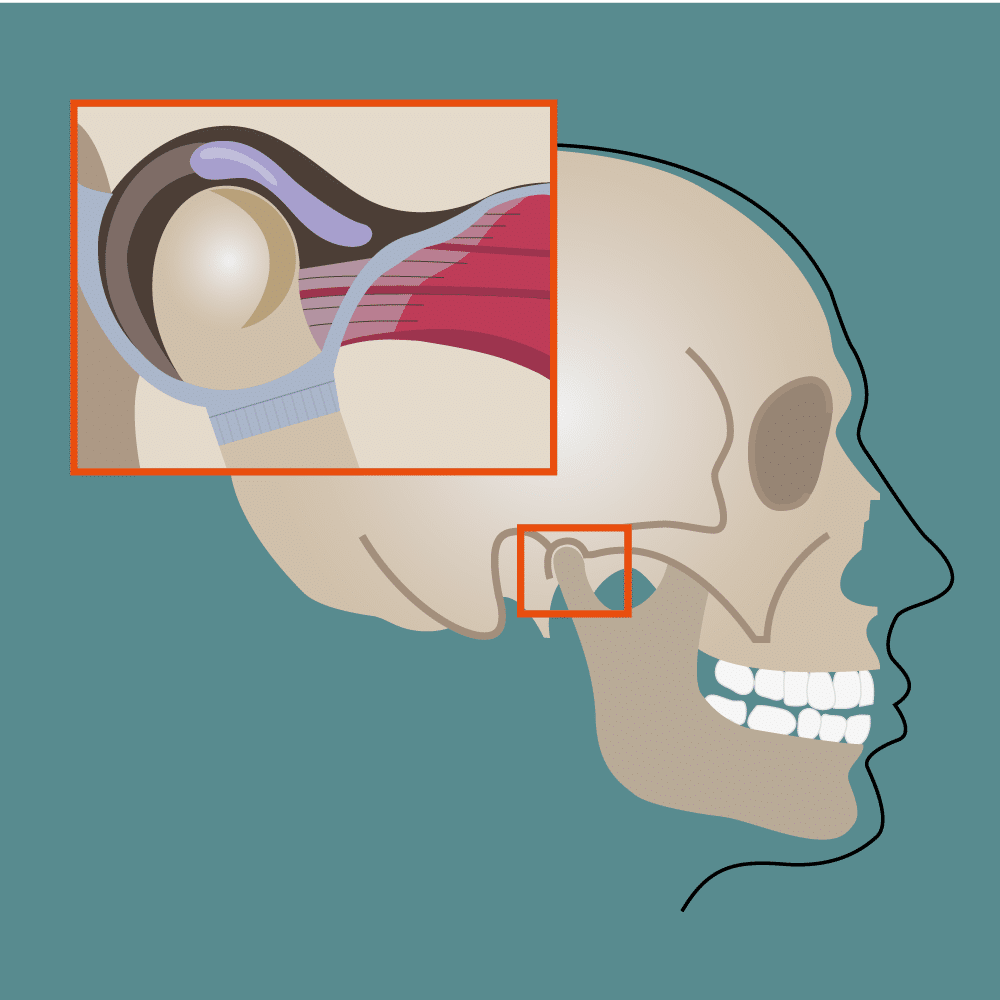
A questo proposito è importante sapere che le arcate dentali dovrebbero venire a contatto solo in occasione della deglutizione.
Il corretto (leggero) contatto interdentale costituisce, infatti, il primo atto di una funzione molto complessa che consente la progressione del bolo alimentare dalla cavità orale alla stomaco mediante la coordinazione della muscolatura orofaringea, laringea ed esofagea senza compromissione delle vie aere della respirazione.
Il rapporto delle arcate dentali, e indirettamente dei capi articolari dell’ATM, durante la deglutizione costituisce anche un importante reset che fornisce informazioni a specifiche aree cerebrali in merito al posizionamento spaziale del capo e si integra con altre informazioni (appoggio plantare, asse di visione binoculare) per determinare l’assetto posturale del corpo (ortodonzia). Il contatto dentale durante la deglutizione è, quindi, essenziale ma tra una deglutizione e l’altra le arcate dentali non si dovrebbero toccare e dovrebbe esistere uno spazio tra mascellare superiore e mandibola, denominato “free space”, di circa 3-5 mm. Da notare, inoltre, che anche durante la masticazione non ci dovrebbero essere contatti dentali significativi per l’interposizione del cibo tra le arcate.
Quando compare una Sindrome Algico-Disfunzionale dell’ATM i sintomi sono, generalmente, di carattere neuro-muscolare ma, col tempo, si possono determinare alterazioni anatomiche a carico dei capi articolari (processi artrosici con produzione di osteofiti e riduzione della componente cartilaginea). In questi casi, fortunatamente relativamente rari, la patologia assume carattere di particolare gravità e diviene difficilmente trattabile in maniera conservativa (non chirurgica).
Per la prevenzione della Sindrome Algico-Disfunzionale dell’ATM è utile la correzione di eventuali malocclusioni e, in caso di parafunzioni orali, può essere necessario ricorrere ad una placca di resina (bite) da applicare su una delle due arcate dentali anche in presenza di un’occlusione fisiologica.
Il trattamento di una Sindrome Algico-Disfunzionale conclamata comporta l’utilizzo di un bite che modificando i contatti occlusali consenta un riposizionamento mandibolare capace di ridurre la tensione muscolare ed il trauma articolare. In questo modo si possono eliminare i sintomi disfunzionali (click) e, con l’eventuale associazione con opportuni trattamenti farmacologici e fisiochinesioterapici, si può risolvere anche l’eventuale sintomatologia dolorosa articolare.
Qualora il riposizionamento mandibolare, ottenuto tramite bite, risultasse comunque indispensabile per evitare l’insorgenza della sintomatologia dolorosa è necessario ricorrere ad un dispositivo fisso (ortotico) che viene cementato su una delle arcate dentali per valutare l’opportunità di modificare in maniera definitiva l’occlusione mediante ortodonzia, protesi o con la combinazione di entrambe le terapie.
La Sindrome Algico-Disfunzionale dell’ATM, in relazione alla funzione posturale dell’occlusione, si associa frequentemente anche a disfunzioni posturali che comportano una sintomatologia dolorosa a carico di distretti corporei vicini al cavo orale, cranio (cefalea) e colonna cervicale (cervicalgia), od anche molto distanti da esso come colonna dorso-lombare (lombosciatalgia ed altre rachialgie) ed anche ginocchia (gonalgie).
In questi casi il trattamento ortodontico e/o il riposizionamento mandibolare possono far parte di un corretto approccio terapeutico posturale multidisciplinare.
TRATTAMENTO ORTOPEDICO-ORTODONTICO DEL RUSSAMENTO E DELL’OSAS (Obstructive Sleep Apnea Syndrome) DELL’ADULTO
Le crisi di apnea (blocco del respiro) durante il sonno sono relativamente frequenti e possono determinare conseguenze anche molto gravi. Nei soggetti affetti da questa patologia, più frequente nei soggetti anziani di sesso maschile, il sonno risulta interrotto, più o meno frequentemente a seconda della gravità del quadro patologico, da microrisvegli di cui spesso il paziente non risulta consapevole. Questo comporta, durante lo stato di veglia, la frequente comparsa di cefalea, astenia e sonnolenza. Inoltre, come conseguenza a lungo termine dell’ipossiemia (riduzione dell’ossigeno nel sangue) secondaria, può insorgere uno stato ipertensivo ed un aumento del rischio di infarto del miocardio.
Le cause delle apnee notturne possono essere “centrali” e “periferiche”. Le apnee di origine centrale si verificano quando i “centri del respiro” localizzati nel tronco encefalico, che collega il cervello al midollo spinale, non trasmettono i fisiologici impulsi alla muscolatura respiratoria. Le cause possono essere: idiopatiche (sconosciute), insufficienza cardiaca congestizia (respiro di Cheyne-Stokes o respiro periodico), ictus o tumore cerebrale, farmaci (oppiodi come morfina, codeina od ossicodone), permanenza ad alte quote (maggiori a 4,500 metri) od inidoneo trattamento con apparecchi a pressione positiva continua (CPAP) nelle apnee notturne di origine periferica.
La cura delle apnee notturne di origine centrale comporta: il trattamento delle eventuali patologie associate di natura cardiaca o neurologica, la riduzione di eventuali terapie a base di farmaci oppiodi, una ossigenoterapia con eventuale CPAP correttamente eseguita e l’utilizzo di farmaci che stimolano i centri respiratori come l’acetazolamide (che sarebbe in grado di prevenire l’apnea centrale notturna nelle permanenze ad alta quota).
Molto più frequenti delle apnee notturne di origine centrale risultano le apnee notturne di origine periferica che prendono il nome di “Obstructive Sleep Apnea Syndrome” (OSAS) e sono caratterizzate da arresti del respiro durante il sonno di durata superiore ai 10 secondi con frequenza maggiore di 10 nell’arco di un ora. Questa patologia si accompagna al russamento cronico anche se i russatori cronici rappresentano il 37% della popolazione adulta mentre l’OSAS colpisce soltanto il 2-4% della stessa popolazione.
La patogenesi dell’OSAS è riconducibile alle alterazioni della motilità della muscolatura orofaringea indotte dal sonno associate a restrizioni di tipo meccanico delle vie aeree superiori. Durante il sonno, infatti, si assiste ad una fisiologica diminuzione della ventilazione associata ad una riduzione dell’attività del muscolo genioglosso che contribuisce in maniera significativa a mantenere pervio il lume faringeo e a far avanzare la base linguale durante l’inspirazione. Se a questa condizione fisiologica si associano una o più di una di queste patologie: ipertrofia tonsillare, retrusioni mandibolari da malocclusione, macroglossia con eventuale aumento di volume del palato molle e dell’ugola e, nei pazienti in sovrappeso, aumento della circonferenza del collo con accumulo di tessuto adiposo nel retrofaringe e intorno alle pareti delle prime vie aeree, si determina una riduzione del calibro e della pervietà delle vie respiratorie con possibile insorgenza di episodi di apnea. La riduzione del calibro delle vie aeree determina anche un’ accelerazione “compensatoria” del flusso aereo che causa la vibrazione dei tessuti molli delle pareti faringee, dell’ugola e del palato molle con la comparsa dei caratteristici rumori del russamento.
In base al numero medio di eventi ostruttivi, completi o incompleti, per ora di sonno, l’ OSAS si divide in: lieve, moderata e grave e la definizione della sua gravità, accertata mediante “polisonnografia” (ortodonzia), è essenziale per la definizione di un corretto piano di trattamento. I provvedimenti terapeutici consistono in: norme igienico-comportamentali (riduzione del peso e dell’eventuale consumo di alcool), interventi chirurgici di adeno-tonsillectomia e/o riduzione volumetrica del palato, della base della lingua e dell’ugula (questi interventi trovano attualmente pochissime indicazioni), terapia con apparecchi a “Continuous Positive Airways Pressure” (CPAP) (maschere collegate ad una macchina che, in presenza di un blocco della respirazione, pompa con forza aria nelle vie aeree superiori riaprendole).
Accanto a queste terapie “classiche” da molti anni si è sviluppata una terapia ortopedica-ortodontica del russamento e dell’OSAS mediante dispositivi intraorali personalizzati rimovibili da indossare durante il sonno. Questi apparecchi determinano un aumento della pervietà delle prime vie aeree mediante un avanzamento mandibolare ed un rialzo della dimensione verticale interocclusale. L’avanzamento mandibolare determina un aumento dello spazio respiratorio superiore, allontanando la base linguale dalla parete posteriore del faringe, mentre l’aumento della dimensione verticale determina una protrusione linguale attraverso l’attivazione dei muscoli genioglossi.
Questo tipo di terapia risulta efficace soprattutto in presenza di un‘ostruzione retrolinguale e l’American Sleep Disorders Association, in considerazione della sua ridotta invasività, ne raccomanda l’utilizzo nei russatori semplici e nei pazienti con OSAS di grado lieve e moderato. La terapia ortopedica-ortodontica, inoltre, può essere proposta, con le dovute cautele, anche nei casi medio-gravi in pazienti che non tollerano la CPAP.